当院からのメッセージ

子宮頸がんは20代から、乳がんは30代からリスクが上昇するため、若いうちから定期的にがん検診を受けることが大切です。しかし、2013年の日本人女性のがん検診受診率は、子宮がんが32.7 %と、半数にも満たない数値でした(国民生活基礎調査より)。
大切なことだと分かっていても、なかなか行動に移すのには勇気がいるものかもしれません。しかし、定期的に検診を受け、婦人科での診察に慣れておくことは、何かトラブルがあった時も迷わず受診できるようになります。病気の早期発見・早期治療に繋がります。
当院では、子宮頸がん検診・子宮体がん検診・卵巣がん検診など、様々な検診を実施しています。また、月経のこと、妊娠・出産のこと、女性特有の病気についてもご相談が可能です。年齢と共に変化する身体のケアを、共に続けていきましょう。
子宮がんについて
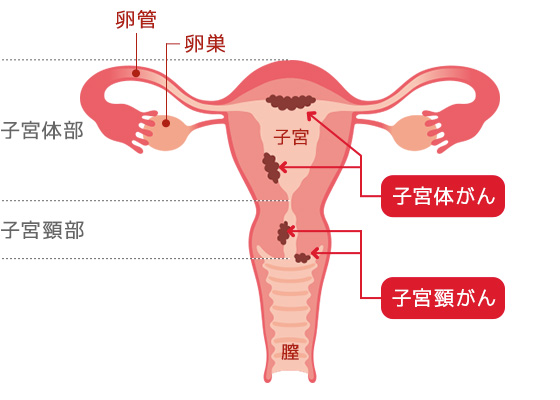 子宮がんには「子宮頸がん」と「子宮体がん」の2つの種類があります。この2種類のがんは、原因や発症しやすい年齢・特徴などが全く異なります。
子宮がんには「子宮頸がん」と「子宮体がん」の2つの種類があります。この2種類のがんは、原因や発症しやすい年齢・特徴などが全く異なります。
腟の一番奥にある子宮の入り口を「子宮頸部(しきゅうけいぶ)」といい、その部分にできるがんを「子宮頸がん」と言います。そして、子宮頸部の奥にある「子宮体部(しきゅうたいぶ)」にできるがんを「子宮体がん」といいます。子宮体部は、妊娠した際に赤ちゃんが育つ場所でもあります。
一般的に「子宮がん検診」と言うと、「子宮頸がん」の検診のことを指します。子宮体がんに比べて子宮頸がんの方が頻度が高いためでしたが、近年生活習慣の欧米化のため子宮体がんが非常に増えてきています。
子宮頸がん検診
20代・30代の方に多い子宮頸がん
 全世代を通して、女性のがん死亡原因の1位は乳がんです。しかし、20代〜30代の若年層を中心として子宮頸がんは年々増えていることが分かっており、子宮頚がんはこの年代の1位という統計結果があります。初期には症状がほとんどなく、自覚症状が現れる頃には、病状が進行していることが少なくありません。
全世代を通して、女性のがん死亡原因の1位は乳がんです。しかし、20代〜30代の若年層を中心として子宮頸がんは年々増えていることが分かっており、子宮頚がんはこの年代の1位という統計結果があります。初期には症状がほとんどなく、自覚症状が現れる頃には、病状が進行していることが少なくありません。
子宮頚がんは、子宮があれば全年代の女性が発症する可能性がある病気です。発がん性のHPV(ヒトパピローマウィルス)の感染によって起こる病気です。性行為によって感染する発がん性のHPV(ヒトパピローマウィルス)によって、実に性交経験のある約8割女性が、1度は感染することが分かっています。それだけ身近な病気なのです。
年1回は、検診を
20歳以降の性交経験がある方であれば、何歳になっても最低1年に1回の検診をお受け下さい。これまでの検診で異常を指摘された方は、次の検診は何ヶ月後、と指導されていると思います。「もう大丈夫、検診は不要です」と言われても、今後一切検診が必要でなくなった、という意味ではなく、年に1回の検診は絶対に必要です。子宮は、女性にしかない赤ちゃんを育てるための特別な臓器です。予防と早期発見を心がけて行きましょう。
検査について
 子宮頸がんは、検診によって初期の段階で発見されることが多いがんの一つで、またワクチンにより予防が可能な唯一のがんです。万が一、子宮頸がんと診断されても初期の段階で発見されれあれば、子宮頸部の異常な組織だけを取り除く手術(円錐切除術)によって、子宮を温存した治療も行え、治療後も妊娠できる可能性があります。その観点から見ても、検診による早期発見が大切です。
子宮頸がんは、検診によって初期の段階で発見されることが多いがんの一つで、またワクチンにより予防が可能な唯一のがんです。万が一、子宮頸がんと診断されても初期の段階で発見されれあれば、子宮頸部の異常な組織だけを取り除く手術(円錐切除術)によって、子宮を温存した治療も行え、治療後も妊娠できる可能性があります。その観点から見ても、検診による早期発見が大切です。
子宮頸がん検診は、内診台で腟の奥にある子宮頚部の細胞をブラシでこすり取ります。少し出血する可能性はありますが、痛みを感じることはほとんどありません。内診台での検査自体は数分で終わります。検査後数日は不正出血がみられることがありますが、少量であることがほとんどです。子宮がん検診は出血中には行うことが出来ませんが、それ以外であれば、妊娠中でも全く心配せずお受けになれます。
HPVは子宮頸がんの他に、
- 外陰がん
- 肛門がん
- 男性の陰茎がん
以上を発症させるリスクがあります。また、発がん性でない低リスク型のウイルスは、尖圭コンジローマの原因ともなります。
子宮頸がん以外のガンを予防する為にも、しっかりと検診を受けるようにしましょう。
子宮体がん検診
30代・40代の方に多い子宮体がん
 これまでの日本人の婦人科領域のがんは、子宮頚がんが断トツで多かったのですが、近年では乳がんと子宮体がん、卵巣がんの発生が高くなっています。 子宮体がんが増えているのは生活スタイルの欧米化、特に食生活が原因ともされています。
これまでの日本人の婦人科領域のがんは、子宮頚がんが断トツで多かったのですが、近年では乳がんと子宮体がん、卵巣がんの発生が高くなっています。 子宮体がんが増えているのは生活スタイルの欧米化、特に食生活が原因ともされています。
子宮体がんは主に閉経前後の女性に多い病気でしたが、最近は30代・40代が増えてきています。働き盛りで家事・子育てに励むこの年代の女性は、毎日忙しく自分の身体と向き合う時間も少ないのではないでしょうか?
子宮頚がんは性行為で感染するHPV感染が原因ですから誰にでもリスクがあると言っても過言ではありません。しかし、子宮体がんはある程度リスク因子があります。 それは、卵巣から分泌される女性ホルモン=エストロゲンが原因です。 症状は、不正性器出血が多いです。
罹患する年齢は子宮頚がんより高く、前述したように30代の後半くらいから増えてきます。
子宮体がんになるリスクが高い方
- 糖尿病
- 高血圧
- 肥満
- 未産婦(出産経験のない方)
- 乳がんを発症
以上に該当する方は、子宮体がんになるリスクが高いと言われています。
子宮体がんは乳がんとの関連が分かっており、乳がん患者さんに発症しやすく、反対に、子宮体がんの患者さんは乳がんにも罹りやすいです。 さらに、乳がんの術後治療に用いられる抗エストロゲン剤「タモキシフェン」の服用によっても子宮体がんのリスクが上昇します。 他に閉経後の更年期障害に用いられるホルモン補充療法(HRT)は、エストロゲン製剤を投与するため子宮体がん、乳がんともにリスクを高めます。
一方、若年性の子宮体がんにも注意を要します。若年性の場合は、多くは多嚢胞性(たのうほうせい)卵巣(PCOS)で長期間無月経である場合に発症することがあります。 他に、超音波検査で子宮内膜の肥厚所見のある方、子宮内膜ポリープのある方にも検査を勧めています。
子宮体がん検診を受ける目安
- 35歳以下で3~6ヶ月ほど月経が来ない方
- 35歳以降で不正出血がある方
- 子宮の内膜に異常が見られる方(超音波検査で子宮内膜ポリープが見つかった、など)
- 骨盤痛
- 腹部膨満感
- 不快感
- 疲労感
- 頻尿
以上に該当する方は、子宮体がん検診を受けることをおすすめします。
※子宮がん検診は出血中には行うことが出来ません。子宮体がん検査は生理の直後が望ましいです。
検査について
子宮体がん検査は、子宮内に細い専用の器具を挿入し、子宮内膜の細胞を採取します。細胞を採取する時にある程度の痛みはありますが、個人差はあるものの強い痛みは少ないです。検査後数日は不正出血がみられることがありますが、少量であることがほとんどです。 検査後、下腹部痛や発熱など気になる症状が続く場合は相談しましょう。
子宮体がん検診は、検診で行うリスク(子宮内感染など)が子宮頚がん検査より高いとされています。
よって、全ての女性に行うという検査ではありません。
しかし、
- 不正出血のある方
- 一度でも子宮体がん検査で疑陽性が出ている方
- 乳がん患者さん
- タモキシフェンを内服されている方
以上に該当する方は、最低でも1年に1度の検診がお勧めです。
気になる症状がある方は子宮頸がん検診の際に相談してみましょう。
不安や悩みがあれば、放置せずに、受診するようにして下さい。
卵巣がん検診
 卵巣は子宮の左右にあり、親指くらいの大きさ(3cm)で、排卵と女性ホルモンを分泌する臓器です。胎児を保護する骨盤という大きな空間に存在し、子宮との固定がゆるく、よく動くため、直径10cm以上の腫瘤(新生児頭大)にならないと、「周囲の臓器を圧迫する」などの症状を示しません。そのため、卵巣がんは沈黙のがん(Silent Cancer)といわれ、ほとんど自覚症状がなく、腹部膨満などで病院を受診した時には、既に相当進行しているのが特長です。
卵巣は子宮の左右にあり、親指くらいの大きさ(3cm)で、排卵と女性ホルモンを分泌する臓器です。胎児を保護する骨盤という大きな空間に存在し、子宮との固定がゆるく、よく動くため、直径10cm以上の腫瘤(新生児頭大)にならないと、「周囲の臓器を圧迫する」などの症状を示しません。そのため、卵巣がんは沈黙のがん(Silent Cancer)といわれ、ほとんど自覚症状がなく、腹部膨満などで病院を受診した時には、既に相当進行しているのが特長です。
こんな身体の不快感はありませんか?
- なんだかお腹が出てきた気がする。
- 下腹部に違和感がある。
- 頻尿気味になってきた気がする。
最近このような、「あいまいな不快感」を感じていませんか?このような症状を2~3週間にわたってほぼ毎日感じるようになったら、「卵巣がん」チェックのために婦人科受診をお薦めします。
早期発見が難しい卵巣がん
 卵巣がんの多くは卵巣表面の上皮細胞から発生します。排卵により上皮が破れ、そして修復されることを毎回繰り返している間に「がん」が発生すると考えられています。 卵巣がんは、突然に発生し急激に増殖する「漿液性腺がん」と比較的ゆっくりと発症する「非漿液性腺がん(明細胞腺がん、類内膜腺がん)」に分けられます。
卵巣がんの多くは卵巣表面の上皮細胞から発生します。排卵により上皮が破れ、そして修復されることを毎回繰り返している間に「がん」が発生すると考えられています。 卵巣がんは、突然に発生し急激に増殖する「漿液性腺がん」と比較的ゆっくりと発症する「非漿液性腺がん(明細胞腺がん、類内膜腺がん)」に分けられます。
急激に増殖するタイプは、腫瘍が卵巣内であまり大きくならないうちに、簡単におなかの中に広がり(腹膜播種)、大量の腹水を伴なった「がん性腹膜炎」になります。しかし、抗がん剤が効く方が多いのも特色です。
子宮がんのような「早期発見、早期治療」という考え方は、卵巣がんの場合には当てはまりません。「漿液性腺がん」では、3~4か月前の検診では異常を認めず、自覚症状があって受診した時は既に進行がんであった例が報告されています。
卵巣がんから身を守るためには
 1年に一度の子宮がん検診時に、必ず内診と超音波検診を受けて卵巣の状態をチェックしておきましょう。これにより、比較的ゆっくりと発症する「非漿液性腺がん」は発見可能です。良性と思われる卵巣腫大や卵巣腫瘍が発見された場合でも、3~4か月毎にフォローアップを受け、悪性転化が起こっていないか確かめられると理想です。
1年に一度の子宮がん検診時に、必ず内診と超音波検診を受けて卵巣の状態をチェックしておきましょう。これにより、比較的ゆっくりと発症する「非漿液性腺がん」は発見可能です。良性と思われる卵巣腫大や卵巣腫瘍が発見された場合でも、3~4か月毎にフォローアップを受け、悪性転化が起こっていないか確かめられると理想です。
1年毎の検診にて問題の無い場合でも、もし
- 骨盤痛
- 腹部膨満感
- 不快感
- 疲労感
- 頻尿
などの症状が3週間以上続いたら、可能性の一つとして卵巣がんも考慮し,、一度ご相談して頂けると幸いです。 受診した結果、中年太りの初期ということもあります。ご心配はいりませんので、お気軽に受診して下さい。







